Interpretation and consideration of 2024 ESC Guideline for the management of atrial fibrillation developed in collaboration with the European Association for Cardio-Thoracic Surgery (EACTS)
-
摘要: 本文纵向比较《2024 ESC/EACTS心房颤动管理指南》的核心与特点,对2024指南提出的AF-CARE路径进行解读和分析。凝炼了CARE各部分如合并症和风险因素管理、预防卒中和血栓栓塞、控制心率和节律减轻症状、评价和动态评估的更新要点,以指导临床实践。明确2024指南中亟待解决的几个问题,对未来心房颤动循证医学研究有启示作用。Abstract: This paper compares the core and characteristics of 2024 ESC Guideline for the management of atrial fibrillation developed in collaboration with the European Association for Cardio-Thoracic Surgery (EACTS) longitudinally, and interprets the AF-CARE path proposed from the guideline. The updated points of four parts of CARE, such as comorbidity and risk factor management, avoid stroke and thromboembolism, reduce symptoms by rate and rhythm control, evaluation and dynamic reassessment, are condensed to guide clinical practice. The guideline clarified some problems that would be solved urgently, which enlightened the future researches based on evidence in atrial fibrillation.
-
Key words:
- atrial fibrillation /
- guideline /
- European Society of Cardiology
-
欧洲心脏病学会(ESC)根据大规模临床试验的结果,每4年发布一次心房颤动(房颤)管理指南。2016年ESC房颤管理指南是以结果为中心的5个领域综合管理(筛查与分类、危险因素和综合管理、预防卒中和出血评估、药物治疗和导管消融)。2020年ESC房颤指南延续综合管理理念,提出CC-ABC管理路径,即诊断(confirm)、特征评估(characterise)、抗凝或卒中预防(anticoagulation/avoid stroke)、症状管理(better symptom management)和合并症和危险因素的管理(cardiovascular and comorbidity optimization)。《2024 ESC/ EACTS心房颤动管理指南》的AF-CARE路径,提出了“房颤全程保护的理念”,体现在不同层次医疗机构、全生命周期详尽的综合管理房颤策略,该策略确保所有房颤患者都能受益[1]。
1. AF-CARE总则
AF-CARE强调了以患者为中心,患者和多学科团队共同决策房颤治疗及随访,强调对患者、家庭成员和医疗保健专业人员进行教育,以确保涉及预防保健、心脏专科、药学、护理及家庭护理所有医护人员都有能力在不同阶段做出正确选择。CARE是指C(comorbidity and risk factor management):合并症和风险因素管理;A(avoid stroke and thromboembolism):预防卒中和血栓栓塞;R(reduce symptoms by rate and rhythm control):控制心率和节律减轻症状;E(evaluation and dynamic reassessment):评价和动态评估。2024 ESC指南强调合并症和危险因素是患者管理的核心,适用于所有房颤患者;其次如何预防卒中和血栓栓塞;然后通过控制心率和节律来减轻症状,以改善预后;动态评估和评价是2024年新加内容,指出房颤病情具有动态变化的特点,应持续追踪,定期调整策略。
2. CARE的细则
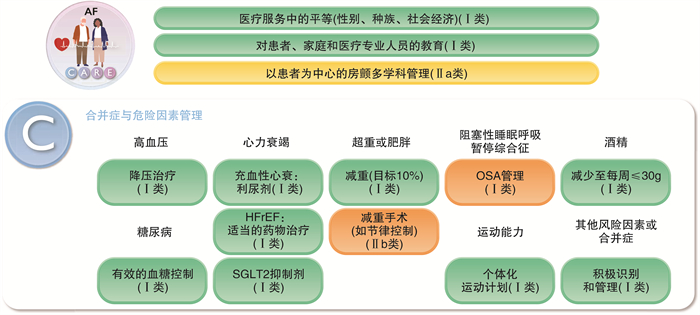
2.1 合并症及危险因素管理(C)
各种疾病以及不良生活方式会影响房颤患者的预后,不能孤立地管理房颤。由多学科共同参与、全面评估并管理合并症和危险因素至关重要。可以避免或延缓房颤的进展及复发、降低房颤不良结局。新版指南就高血压、糖尿病、心力衰竭(心衰)、超重/肥胖与阻塞性呼吸睡眠暂停等合并症以及酒精摄入等危险因素进行了完善与更新,见图 1。
① 充分的降压治疗,对大多数患者来说,理想的血压应 < 130/80 mmHg(1 mmHg=0.133 kPa)。
② 合并心衰的房颤患者,推荐应用利尿剂减轻循环淤血,以改善患者症状(Ⅰ,C)。
③ 合并射血分数减低心衰的房颤患者,推荐ACEI/ARB/ARNI、β受体阻滞剂、醛固酮拮抗剂、钠葡萄糖共转运体2抑制剂(SGLT2i)在内的心衰药物治疗以改善症状,并减少心衰住院及房颤复发(Ⅰ,B)。
④ 无论射血分数如何,推荐合并心衰的房颤患者应用SGLT2i以降低心衰住院及心血管死亡风险(Ⅰ,A)。
⑤ 合并糖尿病的房颤患者,有效控制血糖有助于减少房颤负荷及复发和疾病进展(Ⅰ,C)。
⑥ 需要控制节律的肥胖患者(BMI≥40 kg/m2),在生活方式干预及药物治疗的基础上,可考虑减脂手术,以减少房颤复发与进展(Ⅱb,C)。
⑦ 阻塞性睡眠呼吸暂停的管理应作为房颤综合管理的一个环节,以减少房颤复发与进展(Ⅱb,B)。
⑧ 新指南强调,不应以单纯症状问卷在房颤患者中筛查阻塞性睡眠呼吸暂停(Ⅲ,B)。
⑨ BMI 20~25 kg/m2是理想的体重,新指南明确了超重及肥胖患者以减重≥10%为目标,并建议每周酒精摄入量 < 30 g(Ⅰ,B)。
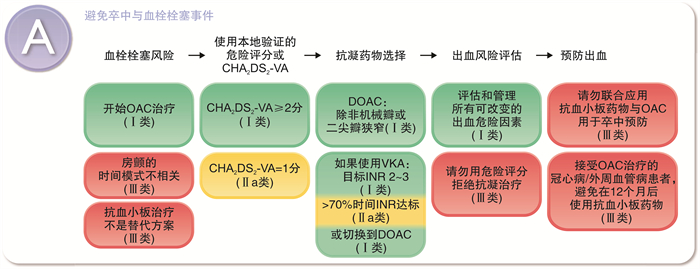
2.2 预防卒中及血栓栓塞(A)
新指南在抗凝治疗方面的推荐较2020年版指南也有所更新,见图 2。
① 新指南正式推荐CHA2DS2-VA评分用于指导房颤抗凝,去除了先前版本CHA2DS2-VASc评分中女性作为评分项,对于CHA2DS2-VA评分≥2分的患者推荐启动抗凝治疗(Ⅰ,C),1分的患者可考虑抗凝治疗(Ⅱa,C)。
② 对于合并肥厚型心肌病或心脏淀粉样病变的房颤患者,无需评分,直接启动抗凝治疗(Ⅰ,B)。
③ 新指南强调了定期动态评估血栓栓塞风险,以确保高危人群及时启动抗凝治疗(Ⅰ,B)。而对于无症状亚临床房颤,若存在血栓栓塞风险且无高出血风险,可考虑使用直接新型口服抗凝药(DOAC)预防卒中及血栓栓塞事件(Ⅱb,B)。
④ 对于抗凝药物的选择,新指南仍推荐首选DOAC(Ⅰ,A);而且房颤导管消融的围术期,推荐不间断抗凝以预防卒中与血栓栓塞事件(Ⅰ,A)。
⑤ 新指南提出了DOAC的减量标准,并强调对于不符合减量标准的患者,应保持全剂量预防血栓栓塞事件,见表 1。
表 1 4种新型抗凝剂的使用Table 1 Use of 4 kinds of new anticoagulants药物种类 标准全剂量 减量标准 减量后剂量 阿哌沙班 5 mg, bid 符合下述3项中2项:①年龄≥80岁;②体重≤60 kg;③血肌酐≥133 μmol/L 2.5 mg, bid 达比加群酯 150 mg, bid 满足下列任1项:①年龄≥80岁;②正在服用维拉帕米。下列情况可酌情减量:①年龄75~80岁;②中度肾功能不全(肌酐清除率30~50 mL/min);③合并胃炎、食管炎,或胃食管反流病;④其他高出血风险 110 mg, bid 艾多沙班 60 mg, qd 满足下列任一项:①中重度肾功能不全(肌酐清除率15~50 mL/min);②体重≤60 kg;③正在服用环孢素、决奈达隆、红霉素或酮康唑 30 mg, qd 利伐沙班 20 mg, qd 肌酐清除率15~49 mL/min 15 mg, qd ⑥ 新指南仍然推荐消融术后继续口服抗凝至少2个月,2个月后的长期抗凝策略根据CHA2DS2-VA评分制定,而非是否转为窦性心律(Ⅰ,C)。指南对此建议留下可探讨空间,因为指南引用了一些观察性研究,显示房颤导管消融成功后停用长期抗凝治疗具有相同的安全性,由于缺乏随机对照研究证据,迫切需要开展高质量随机对照试验来回答这个重要的临床问题。
⑦ 对于正在服用DOAC的患者,若无明确适应证,应尽量避免更换为另一种DOAC或者华法林(Ⅲ,B)。
⑧ 就预防卒中而言,抗血小板及抗凝药物不能联合使用。合并冠心病及血管性疾病时,抗血小板联合抗凝药物的使用时间不得超过12个月,以减少出血的发生。
⑨ 既往指导意见是抗凝治疗的启动不依赖于HAS-BLED的高低,注意出血的危险因素,新版指南提出不推荐使用出血评分指导抗凝策略,重点是纠正那些可逆的出血因素,如高血压、饮酒。
⑩ 新指南推荐在接受心脏外科手术的房颤患者中,左心耳闭合可作为口服抗凝的辅助手段,预防缺血性卒中和血栓栓塞(Ⅰ,B)。
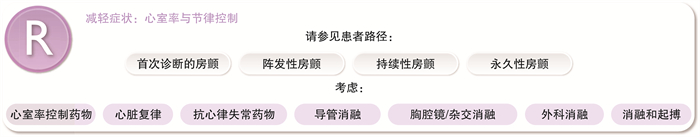
2.3 控制室率与节律以减轻症状(R)
新指南推荐根据不同房颤类型,制定个体化的症状控制策略。采用药物、导管消融、消融房室结植入起搏器等方法控制室率及节律,在临床实践过程中,始终采取“安全第一”的方法。见图 3。
① 作为房颤急性发作状态的初始治疗,可单独采取控制室率或与节律相联合,以减轻症状(Ⅰ,B)。
② β受体阻滞剂、地尔硫艹卓、维拉帕米或地高辛可作为射血分数>40%的首选室率控制药物(Ⅰ,B)。
③ 对于因心衰至少住院1次且症状严重的永久性房颤患者,可考虑房室结消融联合心脏再同步化治疗以改善症状,减少心衰再住院与死亡风险(Ⅱa,B)。
④ 对于无血流动力学障碍的房颤患者,若发作时间在48 h内,新指南建议可采取等待(wait-and-see)策略,不必急于电复律,先观察是否可自发转复窦性心律(Ⅱa,B)。
⑤ 对于房颤相关的心动过缓或房颤复律时出现长间歇的患者(快慢综合征),可考虑导管消融以改善症状并避免植入起搏器(Ⅱa,C)。
⑥ 首次消融后症状得到改善的患者,若房颤复发,可考虑再次消融以减轻症状,减少再复发及房颤进展(Ⅱa,B)。
⑦ 新指南中关于导管消融的Ⅰ类适应证包括:阵发性房颤(Ⅰ,A),抗心律失常药物治疗无效或不能耐受的房颤(Ⅰ,B)以及房颤相关的心动过速性心肌病(Ⅰ,B)。
⑧ 新指南提出了脉冲电场消融作为新的消融运用于房颤患者,其有效性不劣于导管射频消融及冷冻消融,但其安全性高于后者,具有更好的临床应用前景。
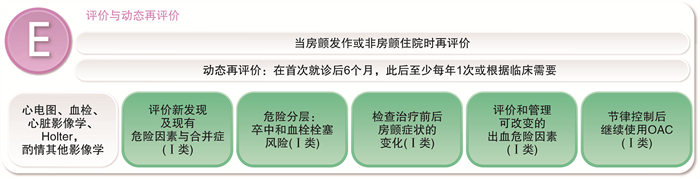
2.4 评价和动态评估(E)
既往评估在初诊后的6个月,之后至少每年1次。新指南强调,在复查过程中除了心电图、血样检查、心脏影像、动态心电图以及其他影像外,还应重点关注以下5项内容。见图 4。
① 评估现有及新出现的危险因素及合并症。
② 对卒中及血栓栓塞风险进行危险分层。
③ 评估治疗前后房颤症状的变化。
④ 评估并管理可逆的出血危险因素。
⑤ 无论节律控制与否,推荐血栓栓塞高危患者持续服用口服抗凝剂。
3. CARE各环节悬而未决的问题
3.1 危险因素管理和社会因素影响
① 需要进一步探索行之有效的减肥方法。
② 睡眠呼吸暂停及其治疗对房颤结局的影响需要进一步观察研究。
③ 房颤发病在不同性别、种族/民族、社会经济状态、教育水平,以及不同收入水平国家之间的差异尚不明确。
⑤ 目前有关房颤发生及发展的个体化风险预测模型不多。
⑥ 社会心理因素和环境因素对房颤发病及预后影响的研究缺乏。
3.2 预防卒中和血栓栓塞有待新证据
① 尚不明确如何有效治疗低-中血栓栓塞风险患者(CHA2DS2-VA评分为0或1分)
② 对于老年体弱的多药联用、认知障碍/痴呆、近期出血、既往颅内出血、晚期肾功能衰竭、肝功能受损、肿瘤或重度肥胖患者的口服抗凝药物治疗缺乏数据。
③ 在老年患者中,尚不明确从华法林转为DOAC时,出血风险增加的原因。
④ 不确定无症状房颤患者能从口服抗凝药物治疗中获益。
⑤ 缺乏颅内出血后何时重新开始抗凝治疗获益的证据。
⑥ 在出现缺血性卒中或左心房血栓时,最佳抗凝治疗方案尚无结论。
⑦ 尚不明确左心耳封堵的最佳位置及封堵后抗栓治疗管理策略。
⑧ 对于颅脑MRI发现脑动脉瘤的房颤患者,如何权衡血栓栓塞和出血风险尚无定论。
3.3 室率与节律控制人群及适应证有待细化
① 尚不明确适合节律控制的最佳人群。
② 尚不明确节律控制后,房颤负荷减少到什么程度可以改善结局。
③ 在进行心脏复律时,房颤持续时间与缺血性卒中风险的关系尚不明确。
④ 尚不明确缺血性卒中风险评分是否适用于导管消融成功的房颤患者。
⑤ 对于持续房颤与再次手术的阵发性房颤,尚不明确最佳的导管消融策略与技术手段。
3.4 房颤筛查的新方法能否获益
① 房颤筛查对缺血性卒中风险的影响。
② 房颤筛查的潜在获益人群以及最佳筛查时间。
③ 房颤检测技术长期使用的策略。
④ 光电容积描记术在房颤筛查中的作用及其对卒中的影响。
⑤ 新型设备和可穿戴技术的临床应用。
总之,2024指南建立了以患者为中心的综合管理模式。患者是治疗的积极参与者,依从性至关重要。需要整合房颤管理的各个方面,包括症状控制、生活方式改变、社会心理支持和合并症管理,以及药物治疗、心脏电复律、导管消融和手术等。正确体会理解并执行此指南提出的保护理念,在中国与西方国家会产生不同的效果。国外医疗体系的医务人员医疗背景普遍较好,但患者就诊有严格的分级诊疗。而中国医务人员医疗水平在不同级别医院存在明显差别,患者就医的分级诊疗却没有严格限制,而且社区卫生服务站、二级医院、三级医院存在定位混杂、功能错位。在这些大背景下,新指南强调多学科全方位房颤保护理念无论在哪个国家都具有深刻的社会意义。
利益冲突 作者声明不存在利益冲突
-
表 1 4种新型抗凝剂的使用
Table 1. Use of 4 kinds of new anticoagulants
药物种类 标准全剂量 减量标准 减量后剂量 阿哌沙班 5 mg, bid 符合下述3项中2项:①年龄≥80岁;②体重≤60 kg;③血肌酐≥133 μmol/L 2.5 mg, bid 达比加群酯 150 mg, bid 满足下列任1项:①年龄≥80岁;②正在服用维拉帕米。下列情况可酌情减量:①年龄75~80岁;②中度肾功能不全(肌酐清除率30~50 mL/min);③合并胃炎、食管炎,或胃食管反流病;④其他高出血风险 110 mg, bid 艾多沙班 60 mg, qd 满足下列任一项:①中重度肾功能不全(肌酐清除率15~50 mL/min);②体重≤60 kg;③正在服用环孢素、决奈达隆、红霉素或酮康唑 30 mg, qd 利伐沙班 20 mg, qd 肌酐清除率15~49 mL/min 15 mg, qd -
[1] Van Gelder IC, Rienstra M, Bunting KV, et al. 2024 ESC Guidelines for the management of atrial fibrillation developed in collaboration with the European Association for Cardio-Thoracic Surgery(EACTS)[J]. Eur Heart J, 2024, Aug 30: ehae176. doi: 10.1093/eurheartj/ehae176.
-




 下载:
下载: